L’indice de masse corporelle ou IMC est régulièrement décrié comme déterminant de la santé 1-4. On mentionne plusieurs faiblesses de l’outil en question et on met en toute la pertinence de son utilisation dans un contexte de santé. On parle d’un outil largement influencé par la composition corporelle pouvant induire en erreur toute conclusion qui en serait tirée.
Comment détermine-t-on l’IMC ?
L’IMC est déterminé à partir du poids exprimé en kilogrammes, divisé par la stature exprimée en mètre élevé au carré. Ça nous donne une valeur arbitraire en kilogrammes de poids par mètre carré.
C’est une mesure développée initialement par Lambert Adolphe Jacques Quetelet au XIXe siècle. De par sa facilité d’utilisation (nous n’avons besoin que du poids et de la stature d’une personne pour l’obtenir), son usage en santé publique fut largement encouragé. Il existe donc une très grande quantité de données associant l’IMC à diverses conditions médicales.
Statistiquement parlant, il s’agit d’un outil intéressant, car sa capacité à prédire une condition ou une autre bénéficie repose généralement sur une grande quantité d’individus.
À quoi sert l’IMC ?
Encore aujourd’hui, il s’agit de la mesure utilisée pour déterminer le statut pondéral. Un IMC inférieur à 18,9 kg/m2 est associé à un poids insuffisant. Un IMC entre 19 et 24,9 kg/m2 est considéré comme « un poids normal » ou préférablement « un poids présentant un minimum de risque pour la santé ». Un IMC entre 25 et 30 kg/m2 est associé à un état de surcharge pondérale. Un IMC supérieur à 30 kg/m2 représente la valeur déterminant l’obésité que l’on subdivise en classe I (30-35 kg/m2), classe II (35 à 40 kg/m2) et classe III (>40 kg/m2).
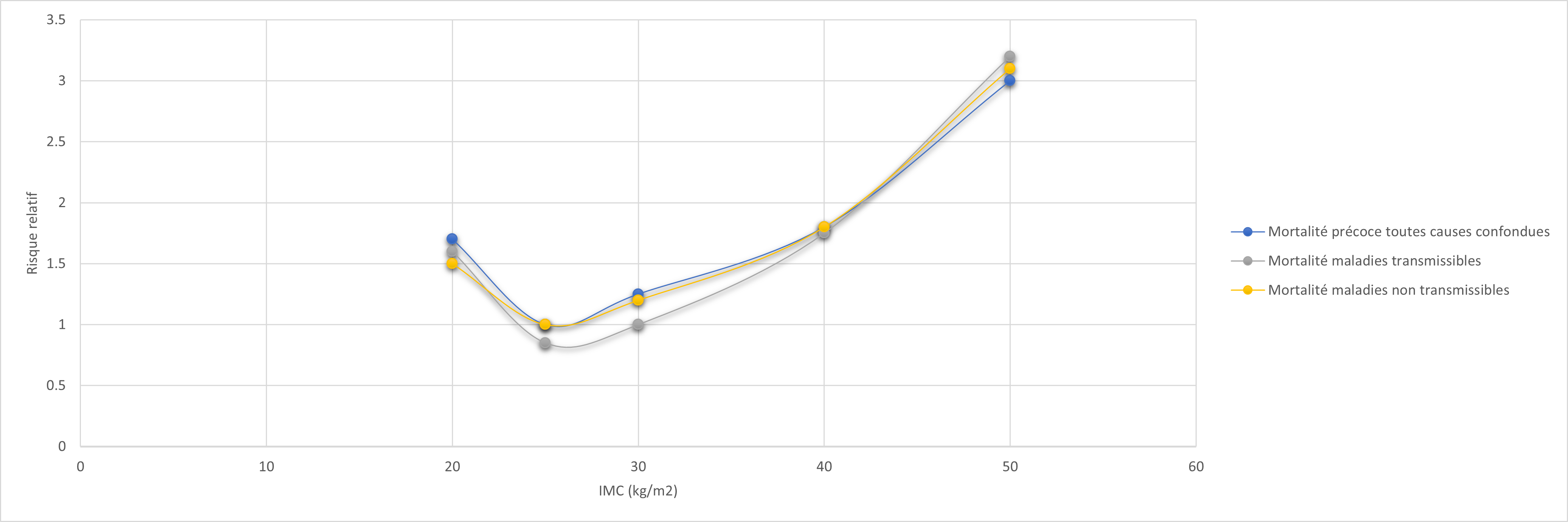
Une des vocations les plus courantes de l’IMC est de déterminer le risque de mortalité précoce associé au poids. On remarque que plus l’IMC augmente, plus le risque de développer des problèmes de santé augmente 5-10. Le risque, pas la certitude, l’IMC est donc associé à des statistiques probabilistes.
On observe une relation statistique en forme de U entre l’IMC et le risque de mortalité précoce toutes causes confondues. La figure 1 illustre cette relation entre l’IMC et le risque relatif associé à la mortalité pour différents types de pathologies. Un risque relatif supérieur à 1 indique une augmentation du risque de mortalité, alors qu’une valeur inférieure à 1 indique un effet protecteur et une diminution du risque. On peut constater de façon claire l’augmentation marquée du risque de mortalité lorsque l’IMC est plus élevé 11. Il est important de faire la nuance que ce type d’observation ne permet pas d’établir un lien de type cause à effet entre l’IMC et la mortalité. En somme, on ne peut pas dire que le poids, plus spécifiquement l’IMC, cause la mortalité, mais plutôt qu’on observe un risque de mortalité plus élevé avec un IMC plus élevé.
Que reproche-t-on à l’IMC ?
Toutefois, il s’agit d’une mesure qui ne permet pas de discriminer de quoi est constitué le poids. Par exemple, on reproche souvent l’incapacité de l’IMC à distinguer le muscle ou le gras. On mentionne régulièrement qu’une personne très musclée présentera un IMC élevé pouvant être similaire à une personne de même poids, moins musclée et plus grasse. On fait état du même type de limitation pour les personnes ayant un squelette plus imposant (« gros os »).
Est-ce que ces limitations pourraient modifier les associations entre l’IMC et les risques de développer diverses maladies ?
Au premier coup d’œil, la composition corporelle semble effectivement « potentiellement » affecter la capacité de l’IMC à prédire quoi que ce soit.
Comprendre l’influence de la composition corporelle sur l’IMC
Avant de tirer des conclusions hâtives, voyons un peu plus en profondeur l’impact de la masse osseuse et de la composition corporelle sur l’IMC.
La masse osseuse se mesure facilement lorsque des cadavres sont utilisés, mais sa mesure sur des sujets vivants est un peu plus difficile. On utilise généralement une mesure issue de l’ostéodensitométrie (DXA) qui permet de déterminer la masse minérale osseuse. Cette mesure exclut les liquides et les composantes organiques comme la moelle osseuse.
Un homme moyen présente une masse minérale osseuse totale d’environ 3 kg, une femme moyenne 2,7 kg. On observe une variation de l’ordre de 7 à 10 %. Cette masse squelettique représente environ 3 à 5 % du poids total et, considérant sa variabilité de 7 à 10 %, ne représente pas un facteur influençant de façon très importante le poids total.
Prenons un individu qui présenterait un squelette deux fois plus imposant que l’homme moyen, soit une masse minérale osseuse de 6 kg.
Voyons l’impact des gros os sur l’IMC. En supposant un poids de 75 kg pour l’homme moyen et une grandeur de 1,74 m, nous obtenons un indice de masse corporelle de 24,8 kg/m2. Si nous ajoutons 3 kg supplémentaires pour un squelette doublement lourd, nous obtenons un poids de 78 kg et pour une même grandeur, un IMC de 25,7 kg/m2.
Les « gros os » de notre individu le fera passer de la limite supérieure de la plage de risque minima (19-24.9 kg/m2) à une plage où le risque pour la santé est légèrement accru. Bien que minime, l’impact d’un squelette imposant pourrait nous pousser à conclure faussement à un risque accru pour la santé.
Sauf que…
La masse squelettique est fortement associée à la stature 12-14. Un squelette plus lourd est normalement associé à une stature plus importante. Si une masse squelettique doublement importante n’était associée qu’à un gain en stature de seulement 2 cm, nous obtiendrons un IMC de 25,2 kg/m2 pour notre gaillard à forte ossature. Les probabilités qu’une personne présente une masse osseuse suffisamment importante pour mener à une erreur de prédiction de l’IMC sont donc extrêmement faible. Il est donc peu probable que la masse osseuse influence suffisamment, pour la majorité des gens, l’IMC pour affecter sa capacité de prédiction en lien avec la santé.
Maintenant, attardons-nous à la masse musculaire. Il faut faire une distinction entre la masse musculaire et la masse maigre. La masse maigre comprend les organes, le squelette et la masse musculaire. Elle est majoritairement composée de la masse des organes et de la masse musculaire. La masse des organes est, tout comme le squelette, étroitement associée à la stature. La masse musculaire est également associée à la stature, mais est plus variable. Par exemple, deux individus de même grandeur peuvent avoir une masse viscérale similaire et une masse musculaire très différente.
Pour un individu moyen, la masse maigre représente environ 80 % du poids total, soit approximativement 60 kg pour un homme ayant un poids total de 75 kg. Ce 60 kg de masse maigre est minoritairement composé de masse osseuse (quelques kg) et principalement composée d’organes (~25 kg) et de muscles (~30 kg). En présence de conditions particulières, comme dans le cas de compétitions de culturisme de haut niveau, il est possible d’observer une masse musculaire plus imposante pour une personne de taille similaire. Par exemple, un culturiste professionnel de niveau national mesurant 1,78 m peut présenter une masse maigre de l’ordre de 71,4 kg pour un poids total de 83,7 kg 15. Cette personne présente donc un IMC de 26,4 kg/m2.
Théoriquement, cet athlète de culturisme verrait son risque de mortalité augmenter, et ce, malgré son statut d’athlète. Malheureusement, on observe certaines tendances suggérant un risque de mortalité accru chez ces athlètes 16. Les raisons peuvent être multiples et fort probablement pas uniquement reliées au poids, mais il n’en demeure pas moins que statistiquement, l’IMC supérieur des athlètes de culturisme permet également de prédire la mortalité précoce.
Le développement important de la masse maigre par l’entremise de l’augmentation de la masse musculaire demeure un phénomène marginal au sein d’une large population. Il est peu probable que la majorité de la population développe autant de masse musculaire qu’un culturiste de niveau national. Et, si c’était le cas, l’IMC ne serait pas forcément tellement élevé si nous nous fions aux données sur le culturisme 15. La masse musculaire surdéveloppée n’est donc pas un élément fréquent ou commun qui risque de biaiser de façon importante l’IMC.
Bien que la relation entre l’IMC et la masse grasse ne soit pas parfaite 17, les écarts observés sont généralement à l’intérieur de limites acceptables permettant globalement de prédire le risque de mortalité de façon satisfaisante.
Une augmentation de la masse grasse risque davantage de causer une augmentation de l’IMC qu’une augmentation de la masse maigre/musculaire ou encore de la masse osseuse. Encore une fois, statistiquement parlant, les probabilités sont du côté qu’un IMC plus important est associé à une masse grasse plus importante et un risque plus important de mortalité.
Probablement…
L’IMC ne devrait pas être un outil unique de diagnostic, mais devrait plutôt servir de valeur seuil pour déterminer la présence ou l’absence d’un facteur de risque. Oui, un poids et un IMC plus élevés sont associés à des risques plus importants de mourir.
Il s’agit d’un facteur de risque auquel peuvent s’ajouter des facteurs protecteurs ou encore d’autres facteurs de risque.
Une personne ayant un IMC supérieur à 25 kg/m2 peut présenter un risque de mortalité précoce moins important qu’une personne ayant un IMC entre 19 et 24,9 kg/m2. On remarque que la pratique régulière, en quantité et intensité suffisantes d’activité physique, permet de réduire les risques de mortalité malgré un IMC plus important18. Inversement, un niveau de sédentarité trop élevé augmente les risques de mortalité de façon importante même chez des personnes présentant un IMC entre 19 et 24,9 kg/m2 18.
On ne peut donc pas conclure qu’une personne n’est pas en bonne santé parce que son IMC est trop élevé. On ne peut également pas dériver des diagnostics uniquement en se fiant sur l’IMC. Une personne présentant un IMC de 30 kg/m2 ne souffre pas automatiquement de haute pression artérielle, de diabète ou de dyslipidémie. Les probabilités nous indiquent qu’elle est davantage à risque d’en souffrir à cause de son IMC. Toutefois, si cette personne présente des facteurs atténuants comme un faible niveau de sédentarité et un niveau suffisamment élevé d’activité physique, ses risques de mourir jeunes peuvent être beaucoup plus faibles qu’une personne ayant un IMC moindre, mais ne présentant pas autant de facteurs bénéfiques.
Est-ce que l’IMC est une bonne mesure ?
Cela dépend de ce qu’on souhaite en faire. Si l’on considère que le poids peut être un facteur de risque, l’IMC est une mesure reposant sur de robustes statistiques qui nous permettent d’établir un certain niveau de risque. L’IMC ne devrait pas être utilisé pour stigmatiser les gens, mais plutôt comme un outil qui, avec d’autres outils, permet d’établir un portrait plus global.
Il ne s’agit cependant pas d’un outil diagnostique se substituant à une investigation plus approfondie et complète de la personne. On doit donc utiliser l’IMC en étant conscient de ses limites et de ce que la mesure représente.
Le temps sédentaire et l’inactivité physique sont deux déterminants de la santé qui ont potentiellement des rôles beaucoup plus déterminants dans la santé d’une personne que son IMC.
Même si l’IMC demeure un déterminant lui aussi.
Je sais qu’un débat fait rage et que l’IMC est un des boucs émissaires. On cherche à démoniser cette mesure qui, au final, ne demeure qu’une mesure aussi utile soit-elle. Le choix d’utiliser ou non cet outil repose sur l’individu et le professionnel de la santé. L’exclusion systématique de l’IMC pour des raisons parfois douteuses ne fait que réduire la quantité d’informations disponibles afin de favoriser une prise de décision éclairée.
L’IMC, c’est un peu comme un tournevis, c’est utile pour visser et dévisser, mais on ne fait pas de plâtre ou de plomberie avec. Ça n’en fait pas un mauvais outil pour autant et on ne peut pas lui reprocher de ne pas pouvoir planter des clous…
Références
- Chaouat V, Liesse V. L’indice de masse corporelle : un outil à la fiabilité discutée Available: https://www.topsante.com/minceur/perdre-du-poids/lindice-de-masse-corporelle-un-outil-a-la-fiabilite-discutee-646891.
- Majcher N. Pourquoi faut-il arrêter d’utiliser l’IMC comme critère de suivi du poids Available: https://docteurbonnebouffe.com/indice-de-masse-corporelle-limites-utilisation/#.
- Morin-Laferrière M. 6 raisons pourquoi ne pas stresser avec l’IMC Available: https://mangerenharmonie.com/grossophobie/6-raisons-pourquoi-ne-pas-stresser-avec-imc/. Accessed 2024-02-19.
- Santé A. L’IMC ne dit pas grand-chose de vous Available: https://www.alternativesante.fr/surpoids/l-imc-ne-dit-rien-de-vous.
- Aune D, Sen A, Norat T, et al. Body Mass Index, Abdominal Fatness, and Heart Failure Incidence and Mortality: A Systematic Review and Dose–Response Meta-Analysis of Prospective Studies. Circulation (New York, NY). 2016;133(7):639-649.
- Di Angelantonio E, Bhupathiraju SN, Wormser D, et al. Body-mass index and all-cause mortality: individual-participant-data meta-analysis of 239 prospective studies in four continents. The Lancet. 2016;388(10046):776-786.
- Flegal KM, Kit BK, Orpana H, Graubard BI. Association of All-Cause Mortality With Overweight and Obesity Using Standard Body Mass Index Categories. JAMA. 2013;309(1):71.
- Huang HK, Bukhari K, Peng CCH, et al. The J‐shaped relationship between body mass index and mortality in patients with COVID‐19: A dose‐response meta‐analysis. Diabetes, Obesity and Metabolism. 2021;23(7):1701-1709.
- McGee DL. Body mass index and mortality: a meta-analysis based on person-level data from twenty-six observational studies. Annals of epidemiology. 2005;15(2):87-97.
- Zierle-Ghosh A, Jan A. Physiology, Body Mass Index (BMI). StatPearls. Treasure Island (FL) 2020.
- Bhaskaran K, Dos-Santos-Silva I, Leon DA, et al. Association of BMI with overall and cause-specific mortality: a population-based cohort study of 3·6 million adults in the UK. The Lancet Diabetes & Endocrinology. 2018;6(12):944-953.
- Carter JEL. THE HEATH-CARTER ANTHROPOMETRIC SOMATOTYP 2002.
- Heymsfield SB, Lohman GL, Wang Z, Going SB. Human Body Composition: Human Kinetics 2005.
- Forbes G. Human Body Composition: Growth, Aging, Nutrition, and Activity: Springer Science & Business Media 2012.
- Bauer P, Majisik A, Mitter B, et al. Body Composition of Competitive Bodybuilders: A Systematic Review of Published Data and Recommendations for Future Work. The Journal of Strength & Conditioning Research. 2023;37(3).
- Smoliga JM, Wilber ZT, Robinson BT. Premature Death in Bodybuilders: What Do We Know? Sports Medicine. 2023;53(5):933-948.
- Deurenberg P, Yap M, Van Staveren WA. Body mass index and percent body fat : a meta analysis among different ethnic groups. International journal of obesity. 1998;22(12):1164-1171.
- Hu G, Tuomilehto J, Silventoinen K, et al. The effects of physical activity and body mass index on cardiovascular, cancer and all-cause mortality among 47 212 middle-aged Finnish men and women. International journal of obesity. 2005;29(8):894-902.